Patients concernés
Patients de 65 ans et plus sous traitement au moment de l’adhésion, pour lesquels au moins cinq molécules ou principes actifs remboursés sont prescrits, pour une durée consécutive de traitement supérieure ou égale à 6 mois, durée constatée avant ou après l’adhésion au dispositif.
Si pour une même finalité thérapeutique, le traitement est modifié au cours des 6 mois, le patient demeure éligible au bilan partagé de médication.
Nouveauté 2026 : Consultation de déprescription
Depuis le 1er janvier 2026, ce bilan de médication peut désormais être prescrit par le médecin traitant, pour des patients de plus de 80 ans ayant au moins 10 lignes de traitements médicamenteux,
En effet, la convention nationale des médecins de 2024 a instauré une consultation annuelle de déprescription pour ces patients hyperpolymédiqués présentant une situation clinique très complexe. Cette consultation devra notamment s’appuyer sur le bilan de médication présent dans le DMP du patient.
Dans le cas où le patient n’en aurait jamais réalisé, le médecin lui prescrira ce bilan. Le patient se présentera donc à la pharmacie avec une prescription de BPM.
Les modalités de facturation des différentes étapes de cet accompagnement sont inchangées toutefois elles évoluent. (Cf. paragraphe “Facturation”).
Enjeux
Les enjeux de ce bilan sont les suivants :
- l’amélioration de la prise en charge des patient âgés : un parcours de santé en lien avec le pharmacien et le médecin traitant ;
- la réduction du risque iatrogénique ;
- l’amélioration de l’adhésion du patient à ses traitements ;
- la réduction du gaspillage de médicaments.
A savoir
Plus de 9 millions de personnes âgées de plus de 65 ans sont touchées par la polypathologie et notamment les maladies chroniques.
3,9 millions d’entre eux prennent plus de 5 traitements différents.
Un médicament nouveau sur l’ordonnance majore de 12 à 18 % les effets indésirables. La iatrogénie serait responsable de 3,4 % des hospitalisations et d’environ 7 500 décès par an chez les 65 ans et +. La consommation chronique de psychotropes majore de 47 % le risque de chute chez les sujets âgés*.
Facturation depuis le 8 janvier 2025
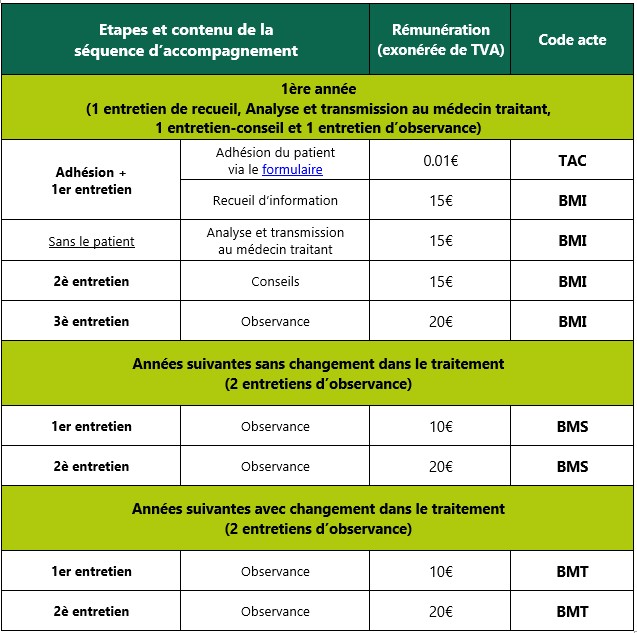
Exemples :
- Au moment de l’adhésion du patient (démarrage de l’accompagnement) et de la réalisation de l’entretien de recueil, le pharmacien facture un acte TAC 0.01€ + acte BMI à 15€ ;
- Lors du 3è entretien de la première année d’accompagnement d’un patient, le pharmacien facture un acte BMI à 20€ ;
- 12 mois devront séparer la facturation du 1er acte BMI de la 1ère année d’accompagnement et le 1er acte BMS/BMT de la 2è année d’accompagnement.
Ces codes actes doivent être facturés seuls, c’est-à-dire indépendamment de toute autre facturation (médicaments, LPP…) ;
2 cas de figures possibles :
- Si le pharmacien est à l’initiative du BPM, il indique le N° Assurance Maladie de la pharmacie à la fois dans les rubriques “prescripteur” et “exécutant” ;
- Si un médecin a orienté son patient vers la pharmacie pour la réalisation d’un BPM, voire lui a prescrit, le pharmacien indique le N° Assurance maladie du médecin en qualité de “prescripteur” et N° Assurance Maladie de la pharmacie en tant qu’”exécutant”.
Les actes sont pris en charge à 70%.
Toutefois, la situation médico-administrative du patient doit être prise en compte :
- AT/MP si les traitements sont en lien avec un accident du travail ou une maladie professionnelle ;
- ALD si les traitements sont en lien avec une affection de longue durée ;
La date des soins doit correspondre à la date de l’entretien.
En pratique
1- Entretien de recueil d’information
En présence du patient (sur rdv) | Durée : 30 min
Le patient apporte ses ordonnances, boîtes de médicaments et résultats d’analyses biologiques.
Le pharmacien renseigne une fiche d’informations sur le patient et des fiches d’informations sur les traitements suivis, prescrits ou non.
2- Entretien d’analyse des traitements
En l’absence du patient | Durée : 30 min
Pour chaque médicament, le pharmacien s’interroge sur plusieurs points :
- Est-il adapté à la personne âgée ?
- Est-il bien toléré ?
- La surveillance est-elle adaptée ?
- Idem pour chaque traitement suivis, prescrit ou non :
- Y a-t-il des interactions médicamenteuses ?
- Y a-t-il des médicaments manquants ?
Le pharmacien hiérarchise les modifications qu’il souhaite apporter aux traitements du patient. Il envoie un compte rendu au médecin généraliste et le contacte par téléphone.
Aucune modification ne peut être faite sans l’accord du médecin généraliste.
3- Entretiens-conseils
En présence du patient (sur rdv) | Durée : 20 min
- Le pharmacien expose au patient ses conclusions et l’avis du médecin généraliste. Il échange autour de la prise des traitements et de leur bon usage au quotidien, ou d’éventuelles adaptations, quand celles-ci sont validées par le médecin généraliste.
- Il propose différentes aides pour améliorer l’observance (pilulier, sonnerie de rappel, forme de médicament plus adaptée…).
- Il suggère différentes aides pour améliorer la qualité de vie du patient (activité physique et alimentation adaptées, aide à domicile, ergonomie du domicile…).
4- Entretien de suivi d’observance
En présence du patient (sur rdv) | Durée : 10 min
Le pharmacien pose des questions au patient afin de savoir :
- Ce qui a été amélioré,
- Ce qui peut encore être amélioré.
Télécharger le guide pour améliorer cette observance
Synthèse des conclusions
La synthèse des conclusions est l’occasion d’offrir une vision d’ensemble de la situation du patient au regard de l’accompagnement.
Celle-ci doit être mise à jour au fur et à mesure selon le niveau d’acquisition du patient sur chaque thématique.
Ce formulaire est à enregistrer dans le DMP de votre patient et à transmettre, dans l’idéal par messagerie sécurisée, au médecin traitant de votre patient.
Télésoin
La Convention 2022 précise que ces accompagnements, après la réalisation de l’entretien initial à l’officine, peuvent se dérouler au domicile du patient ou par télésoin.
La rémunération est identique à celle des accompagnements réalisés à l’officine.



